Weiterführende Informationen und Differentialdiagnostik zur Zertifizierten Kasuistik: Patientin mit erhöhten Transaminasen
Folge 64 der Reihe Zertifizierte Kasuistik
von Nadja Rifaie und Fuat H. Saner
Weiterer Verlauf
Bei der Patientin liegt ein akutes Leberversagen vor.
Die Übernahme erfolgt nach wenigen Stunden um 11:17 Uhr.
Die plasmatische Gerinnung ist bei Aufnahme unter der Nachweisgrenze. Das Bilirubin liegt bei 23,2 mg/dl. Hiermit sind die King´s College Kriterien erfüllt und es wird eine Anfrage an Eurotransplant verfasst, die Patientin zur notfallmäßigen Lebertransplantation zu listen.
Nach ROTEM Analyse werden Gerinnungsfaktoren verabreicht. Es wird eine Plasmapherese begonnen als Maßnahme zur Stabilisierung.
Der Anfrage bei Eurotransplant wird stattgegeben. Die Patientin ist nun gelistet.
Das Serumlaktat, welches bei Aufnahme bei 5,4 mmol/l lag als Zeichen einer eingeschränkten hepatischen Stoffwechselleistung steigt kontinuierlich. Ab 18 Uhr beginnt sich das klinische Bild zu verschlechtern mit einer Zunahme der hepatischen Enzephalopathie bis hin zur Intubationspflichtigkeit. Die Hämodynamik verschlechtert sich mit einem zunehmenden Katecholaminbedarf. Es kommt in den darauffolgenden Stunden zu einer foudroyanten Verschlechterung bis die Patientin mit einem Laktat von 29 mmol/l und einem Noradrenalinbedarf > 5 µg/kgKG/min im therapierefraktären vasoplegischen Schock um 22:34 Uhr verstirbt.
Auch die von den Angehörigen gewünschte Obduktion ergibt keine Ursache für das akute Leberversagen.
Einleitung
Das akute Leberversagen (ALV) ist eine seltene Erkrankung mit einer Inzidenz von 200-500 Fälle/Jahr in Deutschland angegeben.
Ein ALV kann mit supportiver oder je nach Ursache kausaler Therapie ohne Residuen ausheilen. Ein Teil der Patienten benötigt jedoch eine Lebertransplantation, um sie zu retten. Der Krankheitsverlauf kann eine fulminante Dynamik aufweisen, wie in der dargestellten Kasuistik, sodass eine Verlegung in ein Zentrum mit der Möglichkeit zur Lebertransplantation möglichst frühzeitig erfolgen sollte.
Symptome
Die Leitsymptome des akuten Leberversagens umfassen Ikterus, Enzephalopathie und Koagulopathie im Standardlabor. Das klinische Bild eines ALV ist initial typischerweise untypisch mit Schlappheit, Konzentrationsschwäche und unspezifischem Unwohlsein. Der Ikterus ist dann häufig das erste Symptom, das zu einem Arztbesuch führt. In der Regel fehlen weitere wegweisende Zeichen in der klinischen Untersuchung. Die hepatische Enzephalopathie (HE) kann mehr oder weniger ausgeprägt sein und wird anhand der West-Haven-Klassifikation eingestuft. Es sind auch Fälle von transplantationspflichtigen Leberversagen ohne Enzephalo-pathie beschrieben.
Die zeitliche Latenz zwischen Auftreten des Ikterus und der Enzephalopathie sind interessant zur Klassifikation und damit vergesellschafteter Prognose des Patienten. (Ikterus bemerkt bis Auftreten HE: <1 Woche = hyperakut, 8 bis 28 Tage = akut, > 28 Tage subakut, wobei das subakute ALV die schlechteste Prognose hat).
Diagnostische Maßnahmen
Nach Etablierung der Diagnose einer akuten Leberfunktionsstörung, sollte vor allem eine möglichst ausführliche Anamnese erfolgen, die Medikamente, Drogen, Pilze und auch Kräutermischungen beinhalten und das Bestehen einer bisher evtl noch nicht diagnostizierten chronischen Lebererkrankung ausschließen sollte. Serologische Untersuchungen zum Ausschluß einer viralen Hepatitis A, B (ggf D) und E, CMV, EBV, VZV und HSV sind indiziert, sowie Bestimmungen der Autoimmunantikörper, des Paracetamolspiegels und ein Drogenscreening. Laborchemisch sind üblicherweise die Transaminasen als Zeichen des Leberzellzerfalls erhöht. Die Koagulopathie zeigt sich laborchemisch in einer erhöhten INR als Zeichen der hepatischen Synthesestörung. Wichtig im klinischen Management ist, dass sich die Gerinnung in sehr komplexer Weise sowohl pro- als auch antikoagulatorisch verändert, sodass nicht generell von einer Blutungsneigung ausgegangen werden kann. Im Gegenteil sind die Patienten sogar ggf. thrombosegefährdet und benötigen eine medikamentöse Antikoagulation. Die tatsächliche Gerinnungssituation lässt sich am ehesten mit viskoelastischen Verfahren (z.B. Rotations-Thromb-Elastometrie, ROTEM) beurteilen.
Eine Sonographie zur Beurteilung der Leberperfusion und Suchen von Zeichen einer chronischen Lebererkrankung sollte genauso durchgeführt werden, wie eine Echokardiographie zum Ausschluß einer kardiogenen Hepatopathie. Es empfiehlt sich eine großzügige Indikation zur CT des Thorax und des Abdomen mit Kontrastmittel, um die Sonographie bezüglich Zirrhosezeichen sowie bei sonographisch unklaren Perfusionsverhältnissen, zu ergänzen und vor allem Malignität und behandlungsbedürftige Infektfoci als Kontraindikationen für eine Transplantation auszuschließen.
Leberbiopsie
Die histologischen Bilder sind mit Ausnahme einer Autoimmunhepatitis relativ uniform, man sieht immer nur Nekrosen. Bei einer Autoimmunhepatitis erkennt man Plasma-zellnester, die meist beweisend sind bei sonst unklarer Konstellation.
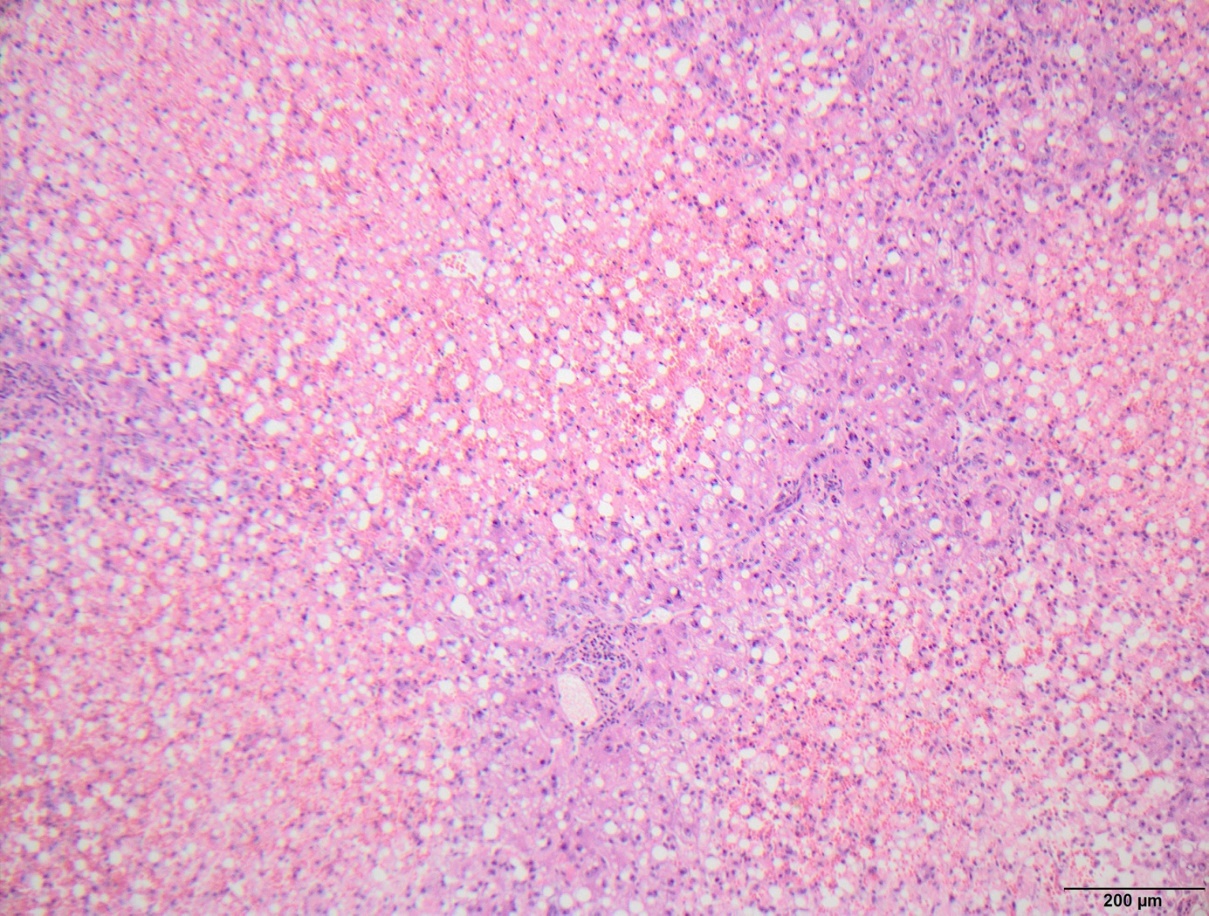
Abb. 1: Histologisches Bild der Leberbiopsie.
Zu erkennen sind Leberzellnekrosen. P = Pfortader, umgeben mit noch etwas vitalem Gewebe. N = Nekrosen. In dem vorliegenden Präparat sind ca 80% des Lebergewebes nekrotisch. Quelle: Wir bedanken uns für die Überreichung dieser Abbildung bei Prof. Dr. H. A. Baba, Institut für Pathologie, Universitätsklinikum Essen
Abgrenzung akutes Leberversagen zu Leberfunktionsstörung anderer Art
Die Diagnose eines akuten Leberversagens wird häufig vergeben bei Patienten mit einer plötzlichen Verschlechterung der Leberfunktion. Allerdings ist ein echtes akutes Leberversagen wie eingangs erwähnt ein selten auftretendes Syndrom. Es muss zwingend abgegrenzt werden von einer akuten Verschlechterung einer chronischen Lebererkrankung. Ausnahmen sind das Budd-Chiari-Syndrom, M. Wilson und eine akute Autoimmunhepatitis, die auch als ALV auftreten können.
Ein ALV entsteht in einer zuvor gesunden Leber. Wenn eine Leberzirrhose bekannt ist oder anamnestisch eine vorangegangene Dekompensation berichtet wird, liegt kein ALV vor. Der bildmorphologische Aspekt hilft dem Behandler bei der Differenzierung. So sind bei hyperakuten und akuten Leberversagen keine Zeichen einer Leberzirrhose wie Aszites (Ausnahme akutes Budd-Chiari Syndrom) und Splenomegalie zu sehen. Beim subakuten Leberversagen können sie jedoch vorliegen und erschweren hier die Diagnose. Eine Biopsie kann Abhilfe schaffen. Histologisch sind bei allen akuten Leberversagen Leberzellnekrosen zu sehen und das Fehlen einer Zirrhose.
Außerdem gibt es die große Gruppe der sekundären Leberinsuffizienzen wie z.B. die septische, ischämische oder kardiogene Hepatopathie, die nach Möglichkeit ausgeschlossen werden müssen. Die Therapie einer akuten Dekompensation bzw. eines akut auf chronischen Leberversagens unterscheidet sich in entscheidenden Punkten von der Therapie eines ALV. Bei sekundären Hepatopathien muss selbstverständlich die Ursache therapiert werden. Eine Transplantation kommt nicht in Betracht.
Die häufigsten Auslöser eines ALV sind hierzulande medikamentös-toxische Einflüsse (wie Paracetamol, Phenprocoumon und Amanita), hepatotrophe Viren, Autoimmunhepatitis, aber es sind diverse andere möglich. Trotz umfassender Diagnostik kann in 20 Prozent der Fälle keine Ursache gefunden werden. Dies schließt eine Lebertransplantation aber keinesfalls aus.
Therapie
Da die Patienten mit ALV sich rapide verschlechtern können, ist eine zumindest initiale Behandlung auf einer Intermediate Care - (IMC) oder Intensivstation dringend ratsam. Sofern eine Ursache für das ALV gefunden wird, stehen ggf. gezielte Therapien zur Verfügung wie N-Acetylcystein bei Paracetamolintoxikation, Virustatika (bei Hepatitis B assoziiertem ALV), Prednisolon 1mg/kgKG/Tag bei Autoimmunhepatitis etc.
Frühzeitig sollte Kontakt zu einem Zentrum mit Möglichkeit zur Lebertransplantation aufgenommen werden. Es ist nicht zwingend eine sofortige Übernahme erforderlich, aber das genauso seltene wie ernste Krankheitsbild sollte mit größtmöglicher Expertise behandelt werden und der Zeitpunkt zur Verlegung sollte nicht verpasst werden.
Auswärts hatte man der Patientin empirisch Kortison verabreicht. Dies ist nach Ausschluß einer viralen Hepatitis eine mögliche Therapie.
Entscheidend ist die Evaluation und ständige Reevaluation, ob eine Lebertransplantation (LTx) erforderlich sein wird, oder nicht. Die Patientengruppe, die eine LTx brauchen, um zu überleben gilt es so gut wie möglich zu stabilisieren bis ein passendes Organ zur Verfügung steht. Die Patienten mit einer vorrausichtlich guten Chance auf eine Restitution gilt es im Heilverlauf suffizient zu unterstützen.
Bei der Indikationsstellung einer Lebertransplantation helfen die King’s College Criteria (KCC) für Paracetamol und non-Paracetamol induziertes ALV und die Clichy Kriterien bei viraler Hepatitis. Allerdings zeigte eine Metaanalyse an 1.105 Patienten eine gepoolte Sensitivität von 68 Prozent für Transplantationspflichtigkeit bzw. eine gepoolte Spezifität von 82 Prozent für ausreichende Regenerationsfähigkeit. Demnach werden 32 Prozent der Patienten unnötig transplantiert und 18% versterben ohne LTx, trotz der Unterstellung einer ausreichenden Regenerationsfähigkeit. Bis dato konnten trotz zahlreicher Bestrebungen keine besseren Marker oder Scores entwickelt werden.
Auch wenn die Überlebensraten nach LTx beim ALV schlechter sind als bei „elektiven“ Transplantationen lässt sich aus den europäischen Daten ein 1- Jahres Überleben von 74 Prozent sowie 57% nach 5 Jahren, und damit ein akzeptables Outcome ableiten.
Im Rahmen der massiven Inflammation kommt es beim ALV zur Kreislaufinstabilität. Katecholamine sollten daher frühzeitig eingesetzt werden. Hierbei gibt es kein besonders zu bevorzugendes Katecholamin. Terlipressin, welches beim hepatorenalen Syndrom verabreicht werden kann, hat beim ALV keinen zusätzlichen Nutzen, da die Nierenfunktionsstörung nicht der gleichen Pathophysiologie unterliegt. Als Volumen sollten kristalloide, balanzierte Lösungen verwendet werden. Albumin 5 Prozent oder 20 Prozent ist das Kolloid der Wahl, sofern erforderlich. Eine Überwässerung ist jedoch dringend zu vermeiden. Sofern eine Dialysetherapie erforderlich ist, kann initial auch Citrat als regionales Antikoagulans eingesetzt werden.
Die Patienten sind gerade in der Rekonvalezenzphase infektvulnerabel, weswegen diesbezüglich stets ein kritischer Blick auf sie geworfen werden sollte. Die Datenlage über einer prophylaktischen Antibiotikagabe sind widersprüchlich.
Wie bereits oben erwähnt kommt es bei schlechter Syntheseleistung zu einem Anstieg der INR. Auch eine Thrombozytopenie wird regelhaft beobachtet. Die pathologischen Werte im „Standardlabor“ lassen aber ausdrücklich nicht auf eine Blutungsneigung zurückschließen. Zur Beurteilung der Blutungsneigung empfiehlt es sich thrombelastometrische Untersuchungen (z. B. ROTEM) durchzuführen und dann ggf. bei auch klinisch vorhandener Blutungsneigung gezielt Gerinnungsfaktoren zu substituieren. Diese Verfahren hier genauer zu erklären würde den Rahmen leider sprengen. Gegebenenfalls muss eine Thromboseprophylaxe durchgeführt werden und auch invasive Maßnahmen können sicher bei völlig derangierter Laborchemie durchgeführt werden.
Die hepatische Enzephalopathie ist in ihrer Pathophysiologie unterschiedlich zu derjenigen, die bei chronisch Leberkranken auftritt. So helfen auch die üblicherweise den Zirrhotikern verabreichten Therapeutika beim ALV leider nicht. In circa einem Drittel der Patienten entsteht ein relevant erhöhter intrakranieller Druck.
Eine „Leberdialyse“, die die Organfunktion wirklich ersetzt und damit einen relevanten Überlebensvorteil schafft, gibt es laut den bis dato zur Verfügung stehenden Daten weiterhin nicht. Bisher konnte lediglich einen Überlebensvorteil für Patienten mit ALV ohne LTx mit einer Plasmapheresetherapie in einer Studie nachgewiesen werden. Hepatoytentransplantationen und unterstützende LTx („auxiliary tranplantation“) sind nur in speziellen Fällen, wenn überhaupt, in Betracht zu ziehen.
Fazit
Hoffentlich konnten wir hier anhand eines tragischen Fallbeispiels einen kleinen, lehrreichen Einblick in das weite Feld eines seltenen Syndroms mit möglicherweise deletären Folgen ermöglichen. Der Kontakt zu einem Zentrum mit Erfahrung im Management sowie den erforderlichen diagnostischen und therapeutischen Möglichkeiten sollte frühzeitig aufgenommen werden. Eine Übernahme ist nicht immer erforderlich, aber manchmal nötig, um dem Patienten die größtmögliche Überlebenschance zu bieten.
Literatur
- European Association for the Study of the Liver. Electronic address, e. e. e., et al. (2017). "EASL Clinical Practical Guidelines on the management of acute (fulminant) liver failure." J Hepatol 66(5): 1047-1081.
- Germani, G., et al. (2012). "Liver transplantation for acute liver failure in Europe: outcomes over 20 years from the ELTR database." J Hepatol 57(2): 288-296.
- McPhail, M. J., et al. (2010). "Meta-analysis of performance of Kings's College Hospital Criteria in prediction of outcome in non-paracetamol-induced acute liver failure." J Hepatol 53(3): 492-499.
- https://www.bundesaerztekammer.de/fileadmin/user_upload/downloads/pdf-Ordner/RL/RiliOrgaWlOvLeberTx20190924.pdf

