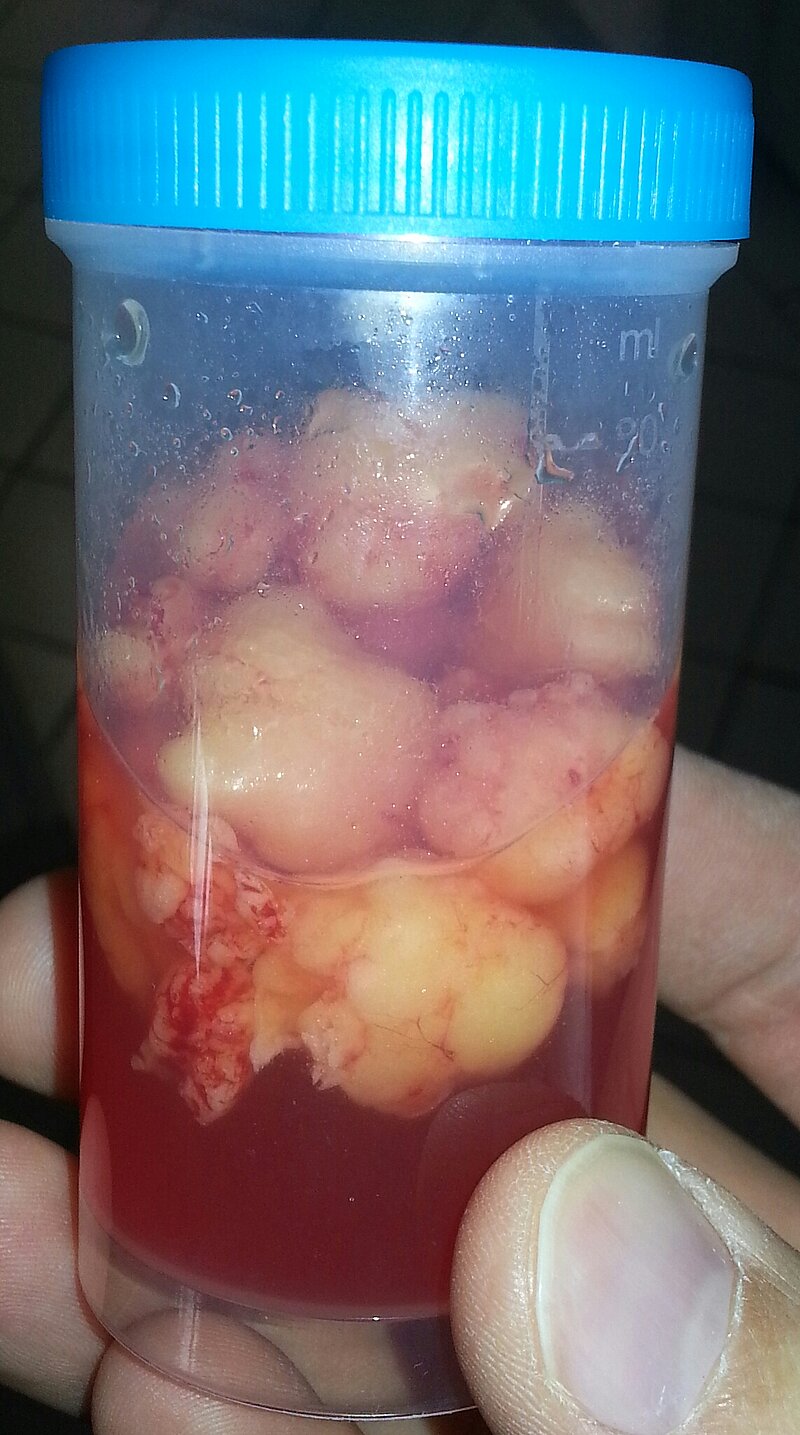
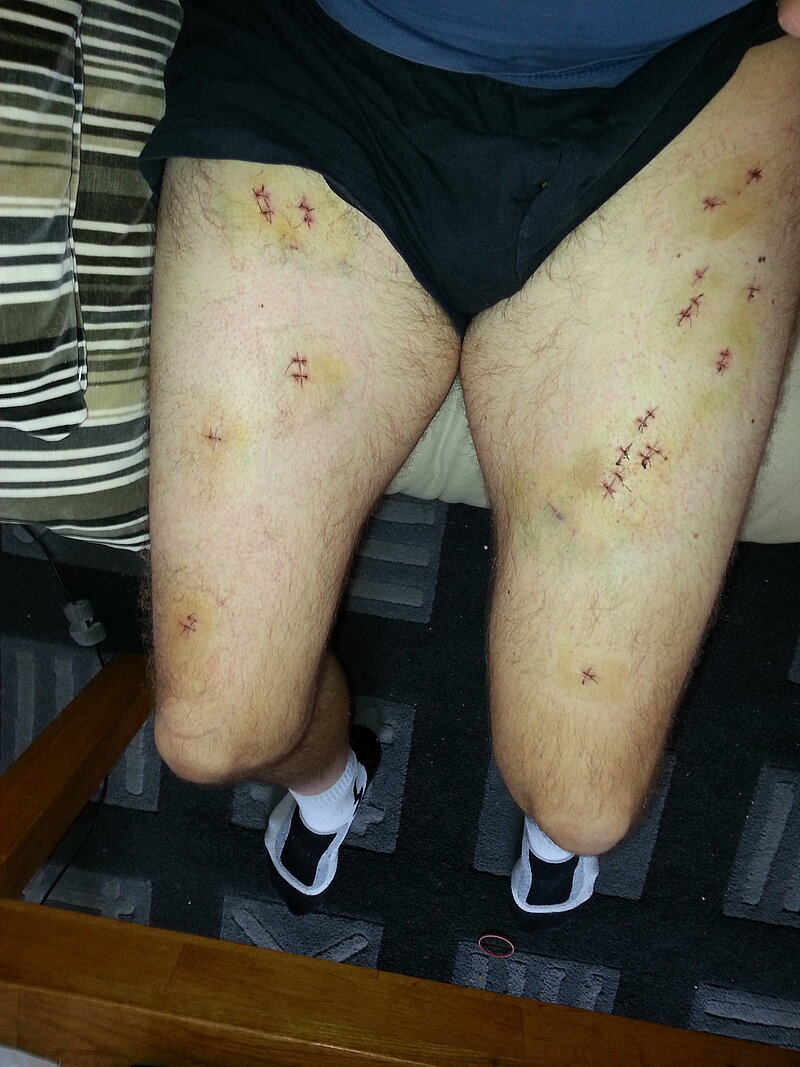
Weiterführende Informationen und Differentialdiagnostik zur Zertifizierten Kasuistik: Schmerzhafte Lipome?
Folge 67 der Reihe Zertifizierte Kasuistik
von Laura Schmidt-Pennington und Joachim Spranger
Der Patient wurde am Berliner Zentrum für seltene Erkrankungen der Charité (BCSE) behandelt. Im Rahmen dessen konnte schließlich nach 22-jährigen Krankheitsverlauf die Diagnose eines Morbus Dercum gestellt werden.
Seltene Erkrankungen
In Europa ist eine seltene Erkrankung (= orphan disease) mit einer Prävalenz von unter 1:2000 (= 5:10.000) definiert. Allerdings ist dies weltweit bislang nicht einheitlich festgelegt. So wird die Definitionsgrenze in den USA etwa bei unter 7,5:10.000 und in Australien bei unter 1:10.000 gesetzt. Seit 1997 besteht mit Orphanet (www.orpha.net) eine umfassende Datenbank aller bekannten „orphan diseases“, ihrer Behandlungsmöglichkeiten, sowie weltweiter Referenzzentren. Aktuell (Stand Mai 2019) existieren in Deutschland 31 Zentren für seltene Erkrankungen, welche bis auf wenige Ausnahmen an Universitätskliniken angegliedert sind.
Schmerzlose Lipome
Schmerzlose Lipome sind allgemein eine sehr häufige Erscheinung und treten mit leichter Bevorzugung des männlichen Geschlechts meist zwischen dem 40. - 70. Lebensjahr auf. Nur in 2 - 3 Prozent der Fälle treten auch mehrere dieser benignen Fettgewebstumoren bei einem Patienten auf. (4) Sie liegen meist subkutan und in der Regel an Rumpf, Schulter, Nacken, proximalen Extremitäten und nur selten an Händen und Füßen. Meist misst ihr Durchmesser weniger als 10cm. In der Palpation sind sie weich, gut abgrenzbar, verschieblich und schmerzlos. Die Ätiologie ist nicht endgültig geklärt, auch wenn inzwischen einige genetisch prädisponierende Faktoren bekannt sind. Mehrere Auslöser, wie Adipositas, Alkoholismus, Glukoseintoleranz, Lebererkrankungen und Traumata erscheinen möglich.
Definition und Epidemiologie des Morbus Dercum
Morbus Dercum (auch Adipositas dolorosa oder Lipomatosis dolorosa) ist eine seltene Erkrankung unklarer Ätiologie und unbekannter Prävalenz und als solche bei Orphanet gelistet (ORPHA: 36397). Sie wurde bereits 1888 von dem amerikanischen Neurologen Francis X. Dercum beschrieben. Typischerweise tritt sie bei adipösen Frauen mittleren Alters (35. - 60. Lebensjahr) auf, aber auch männliche Patienten sind vereinzelt beschrieben (♀ 3-50:1 ♂). Die Erkrankung ist gekennzeichnet durch das Auftreten multipler Lipome, begleitet von chronischen, die Patienten massiv beeinträchtigenden Schmerzen, welche nur unzureichend auf klassische Analgetika (NSAR) ansprechen. Der Begriff Lipom wird im Folgenden als allgemeiner Überbegriff für derartige Tumoren des Fettgewebes gebraucht, ohne eine histologisch spezifische Unterscheidung, wie etwa die klare Abgrenzung zum Angiolipom zu implizieren.
Diagnosestellung
Aufgrund der Seltenheit der Erkrankung besteht noch kein allgemein gültiger Konsens bezüglich der Kriterien zur Diagnosestellung. Typische Laborparameter fehlen und Marker für autoimmune oder entzündliche Prozesse sind in der Regel negativ. Daher handelt es sich nach bislang vorherrschender Meinung um eine klinisch zu stellende Ausschlussdiagnose. Einzelne Quellen, vor allem dermatologischen Ursprungs, beschwören zwar eine notwendige Unterscheidung zwischen Morbus Dercum und der Entität der schmerzhaften Angiolipome, allerdings geht aus den Darstellungen nicht hervor, durch welche histopathologischen Merkmale ein Morbus Dercum hiervon sicher abgegrenzt werden kann. Hier sind weitere Studien nötig, um die Stichhaltigkeit dieser Unterscheidung bzw. die allgemein fragliche Notwendigkeit eines histologischen Diagnosekriteriums zu klären. Zuletzt wurden 2012 von Hansson et al. folgende zu erfüllende (klinische) Minimalkriterien vorgeschlagen:
- Generalisiertes Übergewicht oder Adipositas
- Chronische Schmerzen (> 3 Monate) des Fettgewebes
In einer früheren Veröffentlichung (1901) waren noch vier Kardinalsymptome als für die Diagnose zentral angesehen worden:
- Generalisierte Adipositas
- Multiple, schmerzhafte Fettgewebstumore/ Lipome
- Schwäche oder Erschöpfungsanfälligkeit (Asthenie)
- Psychiatrische Manifestationen (emotionale Labilität, Depression, Epilepsie, Verwirrtheit und Demenz)
Die Punkte 3. und 4. wurden in die aktuelle Definition nicht aufgenommen, da argumentiert wurde, dass Asthenie und psychische Symptome generell sekundär mit Adipositas und chronischen Schmerzen assoziiert sein können und zudem nicht in allen Fällen psychiatrische Begleiterscheinungen beschrieben sind.
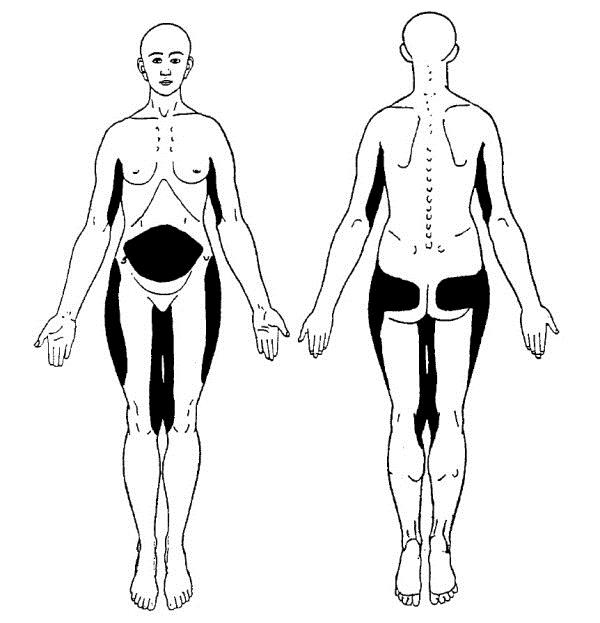
Klassifikation und klinisches Erscheinungsbild
Nach Hansson et al. (2012) werden verschiedene Manifestationsformen des Morbus Dercum unterschieden:
- Generalisiert diffuse Variante: Diffuse ausgedehnte Areale mit schmerzhaftem Fettgewebe ohne klar abgrenzbare Lipome
- Generalisiert noduläre Variante: Generalisierte Schmerzhaftigkeit des Fettgewebes mit zusätzlich ausgeprägtem Schmerz in und um multiple Lipome.
- Lokalisiert noduläre Variante: Schmerzen in und um multiple Lipome.
- Juxta-artikuläre Variante: Vereinzelte Depots überschüssigen Fettgewebes, etwa in der medialen Seite des Knies oder an der Hüfte.
Die schmerzhaften Fettdepots oder Lipome sind klassischerweise – wie bei unserem Patienten – an Extremitäten, Körperstamm, Hüft- und Gesäßregion lokalisiert. Auch andere Lokalisationen sind möglich, wobei Hals und Gesicht nie betroffen sind. Die subkutan liegenden Lipome variieren in Größe und Festigkeit und sind in der Regel nicht oder kaum schmerzhaft bei direkter Palpation. Die Schmerzen werden oft als brennend beschrieben und reichen von Hyperalgesie des subkutanen Fettgewebes bis zu unangenehmen Empfindungen bei Palpation oder spontan einschießenden Schmerzattacken.
Ätiologie
Die Ursache der Erkrankung konnte noch nicht geklärt werden, genauso wie für die Schmerzen bislang kein direktes Korrelat gefunden werden konnte. Die meisten Fälle treten sporadisch auf. In der Literatur wurden zwar vereinzelt autosomal-dominante Vererbungsmuster beschrieben, allerdings gelang bislang kein Gennachweis. Verschiedene Hypothesen diskutieren einen Zusammenhang mit einer Störung des Kohlenhydrat- und Fettstoffwechsels, des autonomen Nervensystems, oder verschiedener Autoimmunmechanismen. Zuletzt wurde auch eine lokalisierte Störung des Fettsäurestoffwechsel in schmerzhaften Arealen, im Sinne einer blockierten Synthese von langkettigen einfach ungesättigten Fettsäuren in Betracht gezogen. In einigen Fällen ließ sich die Erkrankung auf spezifische Auslöser, wie eine Kortikoidtherapie (ein Fall; Besserung der Beschwerden nach Dosisreduktion) oder vorhergehende Traumata (zwei Fälle) zurückführen. Histologisch unterscheiden sich schmerzhafte Lipome soweit bislang bekannt in keinerlei Hinsicht von schmerzlosen Lipomen.
Differentialdiagnosen
Da es sich um eine Ausschlussdiagnose handelt, sind vor Diagnosestellungen folgende alternative Möglichkeiten in Betracht zu ziehen:
Noduläre Variante:
a) Multiple systemische Lipomatose (M. Madelung/ Lanois-Bensaude-Syndrom)
b) Multiple familiäre Lipomatose
c) Myoklone Epilepsie mit Red Ragged Fibres (MERRF)
d) Multiple endokrine Neoplasie Typ 1 (MEN 1)
e) Maligne Tumoren des Fettgewebes
f) Neurofibromatose Typ 1
Diffuse Variante:
g) Fibromyalgie
h) Lipödem
i) Lipodystrophie
j) Pannikulitis
k) Cushing-Syndrom/ Hypothyreose
l) Depression
Bei dem Patienten in der vorliegenden Kasuistik handelte es sich um eine noduläre Variante (Typ 3), so dass primär erstgenannte Differentialdiagnosen ausgeschlossen werden mussten. Maligne Tumoren des Fettgewebes (schmerzlos), Fibrome im Rahmen einer Neurofibromatose Typ 1 (schmerzhaft) und subkutane Tumore bei MEN1-Syndrom (schmerzlos) ließen sich klinisch und histopathologisch ausschließen. Auch ein MERRF-Syndrom (schmerzlos) kam bei fehlender Epilepsie in dem beschriebenen Fall nicht infrage. Hinsichtlich der multiplen familiären Lipomatose bleibt festzustellen, dass diese zum familiär gehäuften Auftreten (autosomal-dominante Vererbung) von nicht-schmerzhaften Lipomen führt und somit in unserem Fall auch nicht wahrscheinlich erscheint. Im Rahmen eines Morbus Madelung kommt es zu einer ausgedehnten Akkumulation subkutaner Fettmassen, welche sich vorzugsweise um Nacken, Schultern, obere Extremität, Körperstamm und teilweise auch intrathorakal befinden. Diese Erkrankung tritt vorzugsweise bei Männern auf und ist häufig mit Alkoholismus assoziiert. Ob dieser oder eine Polytoxikomanie, wie bei unserem Patienten vorliegend, als prädisponierende Faktoren bei Morbus Dercum ebenfalls eine Rolle spielen, ist aktuell nicht bekannt. Allerdings könnte die von unserem Patienten berichtete Verschlechterung unter Alkoholkonsum nach C2-Abusus hierfür als suggestiv gewertet werden.
Therapie
Die Therapie des Morbus Dercum gestaltet sich oft schwierig. Eine Reduktion des Körpergewichts führt in der Regel nicht zur Reduktion der Lipome oder gar zum Nachlassen der Schmerzen. Wie oben bereits erwähnt, verhalten sich die Schmerzen refraktär gegenüber Therapieversuchen mit NSAR und anderen Analgetika. Da die Erkrankung oft erst spät diagnostiziert wird, kommen daher in der Regel initial – wie auch bei dem Patienten in der vorliegenden Kasuistik geschehen – vermehrt invasive Therapieansätze, wie Liposuktion oder Lipomresektion, zum Tragen.
Hierdurch kann allerdings meist nur eine vorübergehende Linderung erzielt werden, da es an gleicher oder anderer Stelle häufig zu schmerzhaften Rezidiven kommt. Bei der Liposuktion wird ein Zusammenhang zwischen der Schmerzlinderung und der Zerstörung subkutaner Nervenplexus des Fettgewebes vermutet, wobei die Schmerzlinderung interessanterweise meist länger anhält, als ebenfalls hervorgerufene lokale Hypästhesien.
In der Literatur wird Lidocain als Lokalinjektion (sechs Fälle), Patch oder i.v. (neun Fälle) am häufigsten als mögliche Behandlungsstrategie aufgeführt. Das resultierende schmerzfreie Intervall wird mit großer interindividueller Varianz zwischen 10 Stunden und 12 Monaten angegeben. Laut innerklinischer Erfahrungsberichte der Charité ist eine wiederholte Injektion alle drei Monate oft erfolgreich. Auch bei unserem Patienten sollen regelmäßige Lidocain-Injektionen zur Anwendung kommen.
Darüber hinaus existieren diverse alternative Therapieansätze (Methotrexat/ Infliximab (ein Fall), Interferon α2b (zwei Fälle), Pregabalin oder Oxcarbazepin), die aber jeweils nur in Einzelfällen erprobt wurden und somit keine allgemeine Aussage zum Therapieerfolg erlauben. Unter lokal oder systemisch applizierten Kortikosteroiden kam es teils zu deutlichen Verbesserungen (zwei Fälle), teils zur Verschlechterung der Schmerzsymptomatik.
Prognose
Bislang existieren keine größeren Langzeitstudien zum Verlauf der Erkrankung. Orphanet beschreibt die Erkrankung als chronisch und progredient. In der Tat legen mehrere Fallberichte eine Verschlechterung der Beschwerden über die Zeit nahe, wobei auch dies interindividuell großen Schwankungen zu unterliegen scheint.
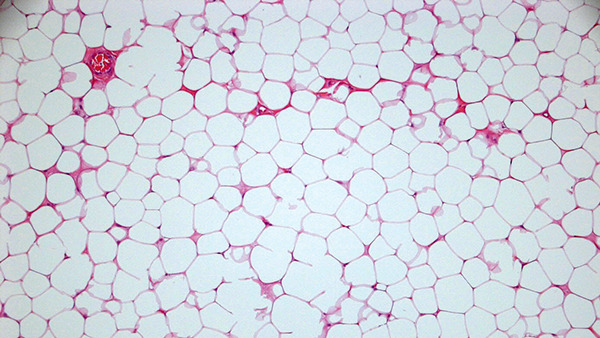
Diskussion
Der vorliegende Fall ist ein gutes Beispiel dafür, wie die Seltenheit eines Krankheitsbildes nicht nur durch oft lückenhaftes Wissen um die Erkrankung, sondern auch durch bestehende Unsicherheit hinsichtlich der genauen Diagnosekriterien ein Problem darstellen kann. So ist etwa, wie oben bereits kurz ausgeführt, nicht endgültig geklärt, ob ein histologisches Entscheidungskriterium für die Diagnosestellung wichtig ist. Hier könnte eine vergleichende Fallstudie mit Schwerpunkt auf die histologischen Befunde hilfreiche Aufklärung schaffen.
In der vorliegenden Kasuistik lagen in der histologischen Aufarbeitung der Resektate neben den überwiegend vorhandenen Lipomen vereinzelt auch Angiolipome vor, so dass obige Frage durchaus praktische Relevanz hatte.
Angesichts der bei unserem Patienten bestehenden typischen Klinik (chronische Schmerzen des Fettgewebes, Adipositas Grad 1, fehlende Rückbildung der Beschwerden unter Gewichtsreduktion) und Verteilung der Lipome, sowie der klassischen Begleitsymptomatik (Depression) ist die Diagnose unserer Ansicht nach hiermit hinreichend begründet.
In der in unserem Fall beobachteten Verschlechterung der Symptomatik bei Gewichtszunahme und übermäßigem Alkoholkonsum sehen wir ebenfalls einen Punkt, welcher gegebenenfalls als Minor-Kriterium in einen Diagnosenkatalog Aufnahme finden könnte. Angesichts des bei Morbus Madelung bekannten Zusammenhangs mit Alkoholismus, wäre aus unserer Sicht zudem die Frage interessant, ob dieser oder eine Polytoxikomanie auch für einen Morbus Dercum mögliche Auslöser darstellen. Auch diese Fragen werden nur durch zukünftige vergleichende Fallstudien zu klären sein.
Literatur
- Hansson, E., Svensson, H., Brorson, H.; Review of Dercum’s disease and proposal of diagnostic criteria, diagnostic methods, classification and management; Orphanet Journal of rare diseases, 2012, 7:23
- Campen, R. et al., Familial occurrence of Adiposis dolorosa; J Am Acad Dermatol, 2001, 44(1): 132-6
- Cohen, Ph., Erickson, Ch., Calame, A.; Painful tumors of the skin: “CALM HOG FLED PEN AND CAME BACK”; Review, Clinical, Cosmetic and Investigational Dermatology 2019: 12 123-132
- Plewig, G., Ruzicka, Th., Kaufmann, R., Hertl, M.; Braun-Falco’s Dermatologie, Venerologie und Allergologie; Springer Verlag, Band 2, S. 1468-1469 und 1900-1903 (2018)
- https://www.orpha.net/consor/cgi-bin/Disease_Search.php?lng=DE&data_id=10426&Disease_Disease_Search_diseaseGroup=dercum&Disease_Disease_Search_diseaseType=Pat&Krankheite(n)/Krankheitsgruppe=Adipositas-dolorosa&title=Adipositas%20dolorosa&search=Disease_Search_Simple
- http://www.orpha.net/national/DE-DE/index/zentren-für-se-zse/
- https://de.wikipedia.org/wiki/Seltene_Krankheit
- https://omim.org/entry/103200?search=dercum&highlight=dercum