Vorwürfe zu Behandlungsfehlern bei Schulterläsionen haben an den Gesamtverfahren der Gutachterkommission einen Anteil von zwei Prozent. Überproportional häufig bestätigten sich bei der gutachterlichen Überprüfung vorgebrachte Vorwürfe bei der Diagnosestellung traumatisch bedingter Ursachen, wie Schulterluxationen oder frische Rotatorenmanschettenrupturen. Zudem lag bei operationstechnischen Fehlern des Öfteren ein unvollständiges oder technisch standardunterschreitendes Vorgehen vor, sodass das Therapieziel primär nicht erreicht wurde. Der vorliegende Artikel stellt eine Übersicht zu den häufigsten Fehlern vor und gibt einige Hinweise zur Vermeidung von Behandlungsfehlern.
von Wolfgang Nebelung, Klaus Rehm und Beate Weber
Anlässlich einer Fortbildungsveranstaltung der Gutachterkommission für ärztliche Behandlungsfehler bei der Ärztekammer Nordrhein und des Instituts für Qualität im Gesundheitswesen Nordrhein haben wir die Verfahren mit Vorwürfen bei Schulterbeschwerden ausgewertet. Bei knapp einem Drittel der zugrunde liegenden 165 Verfahren lagen traumatisch bedingte Schulterbeschwerden vor. Hier wurden mit einem Anteil von 48,1 Prozent deutlich häufiger als bei den degenerativ bedingten Schulterbeschwerden (8,9 Prozent) Diagnosevorwürfe erhoben und überproportional häufig – mit einem Anteil von 40 Prozent – bestätigt (Tabelle 1). Jeweils in etwa einem Viertel der Verfahren bestätigten sich die erhobenen Vorwürfe im Zusammenhang mit operativen Eingriffen, konkret bei traumatisch bedingten Schulterbeschwerden in 23,6 Prozent, bei degenerativ bedingten Schulterbeschwerden in 26,8 Prozent der Fälle.
Betrachtet man in Tabelle 2 die von den Gutachtern festgestellten Einzelfehler, so wurden bei den degenerativ bedingten Schulterbeschwerden häufiger Fehler beim operativen Vorgehen festgestellt (Anteil 15,9 Prozent) als bei den traumatisch bedingten Schulterbeschwerden (Anteil 7,7 Prozent). Fünfmal bestätigten sich die 17-mal erhobenen Risikoaufklärungsrügen, die aber nicht allein haftungsbegründend waren. An einer Sicherungsaufklärung an den Patienten fehlte es in sechs Verfahren. In 23 Verfahren wurden von den Gutachtern Dokumentationslücken in den Krankenunterlagen festgestellt; darunter fünfzehnmal bei Feststellung von Behandlungsfehlern (neunmal in Bezug auf den OP-Bericht).
Diagnostikfehler
Im Ausmaß nicht erkannt wurden beispielsweise fünf von sieben stattgehabten Schultereckgelenkssprengungen. In einem Fall wurde nach einem Hochgeschwindigkeitsmotorradunfall in 2017 nach Polytraumadiagnostik trotz bestehender Schulterbeschwerden rechts fehlerhaft eine vergleichende Röntgenuntersuchung der Schultern mit Hinweis auf die unauffällige CT-Diagnostik aus Strahlenschutzgründen abgelehnt. Der klinisch auffällige Klavikulahochstand rechts wurde übersehen oder nicht ausreichend gewichtet. Dieser Umstand stellt einen Befunderhebungsfehler dar. Im Falle einer akuten ACG-Sprengung ist die kurzfristige Anfertigung gehaltener ap-Röntgenaufnahmen zur Bestimmung des Ausmaßes der Verschiebung des lateralen Claviculaendes gegenüber dem Akromion notwendig. Eine häufig durchgeführte MRT- oder CT-Untersuchung stellt das Ausmaß der Schädigung nicht dar und ist als Entscheidungsgrundlage für oder gegen eine Operation nicht ausreichend. Bei höhergradigen Läsionen (Typ Rockwood 4 oder 5) verbessert eine Operation innerhalb der ersten drei Wochen die Heilungschancen. Wird die Schultereckgelenkssprengung später operiert, muss in der Regel ein Sehnentransplantat verwendet werden, was wesentlich aufwendiger und komplikationsbehafteter ist.
Nicht ausreichend erkannt wurden auch fünf von elf Rotatorenmanschettenrupturen. In einem Fall war in einer Notfallambulanz nach Sturz auf die rechte Schulter am Vorabend mit schmerzhaftem Bewegungsdefizit keine Untersuchung der aktiven und passiven Beweglichkeit der Schulter erfolgt oder wurde zumindest nicht dokumentiert. Es erfolgte die Empfehlung, die Schulter zu kühlen sowie eine Schmerzmittelgabe. In diesem Fall entstand kein Schaden, da wenige Tage später die Ruptur im vom Hausarzt zeitnah veranlassten MRT erkannt und acht Tage nach dem Trauma arthroskopisch rekonstruiert werden konnte.
In einem so gelagerten Fall ist eine Sicherungsaufklärung an den Patienten darüber nötig, dass bei anhaltenden Beschwerden erneut ein Arzt aufgesucht werden sollte und eine weiterführende Diagnostik mit einer Ultraschall- oder MRT-Untersuchung angezeigt ist. Man sollte stets bedenken, dass ein akuter Kraftverlust des Schultergelenkes nach einem Sturz ohne Frakturnachweis immer verdächtig auf eine Sehnenruptur ist. Gleiches gilt auch für reponierte Schulterluxationen, ein mehrere Tage nach der Reposition anhaltendes Bewegungsdefizit ist suspekt auf eine Sehnenläsion und bildgebend durch Ultraschall oder MRT abklärungspflichtig. Traumatische Rotatorenmanschettenrupturen sind oft ausgedehnt, führen zu Kraftverlust und Schwäche und stellen im Gegensatz zu degenerativen Läsionen eine OP-Indikation dar. Konservative Behandlungsversuche sind in Ausnahmen bei Patienten mit geringem Aktivitätslevel angezeigt.
Eine hintere Schulterluxation bei einer 71-jährigen Frau wurde reponiert. Ein nach der Reposition aufgetretener Humeruskopfhochstand wurde nicht beachtet und abgeklärt. Grundsätzlich kann die zum Hochstand führende ausgedehnte Sehnenruptur vorher bestanden haben, allerdings kann die Läsion auch bei der Luxation aufgetreten sein. In diesem Fall ist eine Abklärung durch eine MRT- Untersuchung angezeigt. Die MRT- Bildgebung muss in diesen Fällen die Muskulatur der Rotatorensehnen ausreichend medial darstellen und sollte in den organosagittalen Bildern ohne Fettsupression angefertigt werden. Nur so kann man vorbestehende von akuten traumatischen Läsionen unterscheiden und eine sinnvolle Therapieentscheidung treffen.
Behandlungsfehler
In zwei von sieben bei der konservativen Therapie erfolgten Injektionen bei Schulterbeschwerden wurden Behandlungsfehler festgestellt: Einmal wurde bei einem 66-jährigen Patienten nach Sturz vor sechs Tagen und bestehender Omarthrosis deformans, Impingementsyndrom sowie degenerativ bedingter kompletter Rotatorenmanschettenruptur mit Retraktion eine Injektionsserie an vier Tagen in zwei Wochen in Höhe C5/C6 paravertebral, subakromial, an das AC-Gelenk sowie intraartikulär („als Neuraltherapie“ deklariert) mit einem Lokalanästhetikum und insgesamt acht Ampullen à 25 mg Kortison durchgeführt. Diese Injektionsbehandlung wurde als nicht vertretbar in der Höhe und auch aufgrund des zu kurzen Abstands zu den Kortisonverabreichungen beurteilt. Abgesehen von dem Erdulden der Behandlung trat hier auf Seiten des Patienten kein Schaden auf.
So gehen Sie richtig mit akuten Schulterbeschwerden um:
- Eine genaue Erhebung der Anamnese und eine fachgerechte klinische Untersuchung der Schulter sind wesentliche Grundlagen der weiteren Diagnostik und Behandlung. Sie sollten vollständig dokumentiert werden.
- Diagnostisch kann eine Sonographie der Schulter bei ausreichender Erfahrung richtungsweisend sein.
- Die primäre Röntgendiagnostik sollte das Schultergelenk in transglenoidaler („true a.p.“), axialer und transskapulärer Projektion (Y-Aufnahme oder outlet-view) abbilden. Die transthorakale Aufnahme gilt als obsolet.
- Bei Verdacht auf knöcherne Pathologien kann eine Computertomografie zur Feindiagnostik geeignet sein.
- Die Kernspintomografie ist in der Regel nicht notfallmäßig durchzuführen, da das Intervall zur erfolgreichen operativen Therapie von Sehnenläsionen für 6 bis 8 Wochen offen bleibt.
- Die Ergebnisse der Bildgebung müssen bei der Therapieplanung bedacht und umgesetzt werden, wobei über die Risiken und Behandlungsalternativen aufzuklären ist.
- Im Rahmen der Informationspflicht (Patientenrechtegesetz § 630c BGB) zur Sicherstellung des Behandlungserfolgs und zur Abwendung vermeidbarer Gesundheitsschäden müssen dem Patienten die nötigen Hinweise zur weiteren Behandlung mitgeteilt werden.
Im anderen Fall stellte sich der Patient zwei Tage nach einer intraartikulären Injektion von 10 mg Triamcinolon und Bupivacain in das Schultergelenk mit heftigen Schmerzen vor. Trotz bestehenden hochgradigen Verdacht auf eine Gelenkinfektion (Schmerzen, Bursitis und erhöhte BSG) erfolgte keine sofortige Einweisung in ein Krankenhaus, sondern nur der Hinweis, dass der Patient sich bei anhaltenden Beschwerden am Wochenende im Krankenhaus vorstellen soll. Dadurch kam es zu einer um zwei Tage verzögerten arthroskopischen Behandlung des Infektgeschehens. Grundsätzlich ist zu beachten, dass ein Gelenkinfekt immer als potentieller Notfall anzusehen und eine schnellstmögliche Behandlung im Krankenhaus notwendig ist.
Fehler in der Ausführung einer OP
Ein häufiger Eingriff ist die Erweiterung des Gleitraumes der Rotatorenmanschette, gegebenenfalls auch in Verbindung mit der Behandlung der häufig damit assoziierten AC-Gelenksarthrose. In sieben Fällen wurde das OP-Ziel verfehlt, weil die der Beschwerdesymptomatik maßgeblich zugrunde liegende operationswürdige Pathologie (begleitende Schultereckgelenksarthrose oder verbliebene subakromiale Enge) nicht entsprechend beseitigt wurde. Zu beachten ist, dass isolierte subakromiale Impingementprobleme eher selten sind, in der Mehrzahl der Fälle liegt eine gleichzeitige Beteiligung des Schultereckgelenkes vor. Neben der Bildgebung mit Röntgen oder MRT sollte unbedingt eine sorgfältige klinische Untersuchung des Schultereckgelenkes erfolgen. In Zweifelsfällen kann eine Testinfiltration des Schultereckgelenkes die Mitbeteiligung desselben abklären.
In einem Fall führte die ungenaue subakromiale Dekompression zu erheblichen Stufen, Kanten und Höckerbildungen der Akromionunterfläche. Zur Abklärung solcher Probleme sind sogenannte outlet-view-Röntgenaufnahmen oder eine CT-Untersuchung hilfreich. Bei anhaltenden Beschwerden im AC-Gelenk hilft die Zanca- Spezialaufnahme weiter. Zur Vermeidung ist eine technische Qualifikation des Operateurs für arthroskopische Eingriffe notwendig.
In einem weiteren Fall erfolgte eine Gleitraumerweiterung mit zu großzügiger ACG-Resektion. Bei bleibenden Beschwerden wurde später eine horizontale, also hintere ACG-Instabilität diagnostiziert, was zu einer Folgeoperation führte. Isolierte iatrogene hintere ACG-Instabilitäten sind seltene Folgen einer arthroskopischen Operation. Der erfahrene Schulteroperateur sollte aber präoperativ eine solche bereits präexistente vorher traumatisch entstandene Instabilität ausschließen. Zudem ist eine sorgfältige Operationstechnik mit Schonung der ACG-Kapsel beim endoskopischen Vorgehen notwendig.
Berücksichtigung der MRT-Bildgebung
Bei der Versorgung von Rotatorenmanschettenrupturen sollten die präoperativen Befunde der MRT-Bildgebung sowie die klinischen Befunde bei der Indikationsstellung berücksichtigt werden. Liegen eine fortgeschrittene fettige Infiltration und Atrophie der Muskeln im MRT vor, ist eine komplette Rekonstruktion nicht möglich. Der Operateur sollte unbedingt mit der Bewertung der MRT-Bilder vertraut sein. Nach bereits bei einem 73-jährigen Patienten im MRT nachgewiesener ausgedehnter und nicht mit dem Unfallgeschehen einer Schulterprellung in Einklang zu bringender retrahierter, anamnestisch vier Jahre alter Rotatorenmanschettenruptur mit Muskelatrophie erfolgte fehlerhaft ein offener Nahtversuch. Neben der Re-Ruptur stellte sich eine Deltoideusinsuffizienz ein, was einen weiteren Eingriff vor der Implantation einer Inversen Prothese notwendig machte. Schulterchirurgen, welche nicht mit minimal-invasiven OP-Techniken vertraut sind, sollten daran denken, dass offene Eingriffe besonders bei Massenrupturen erhebliche Freilegungen mit potentiellen Schäden für den Patienten bedeuten.
Sehnenfixation
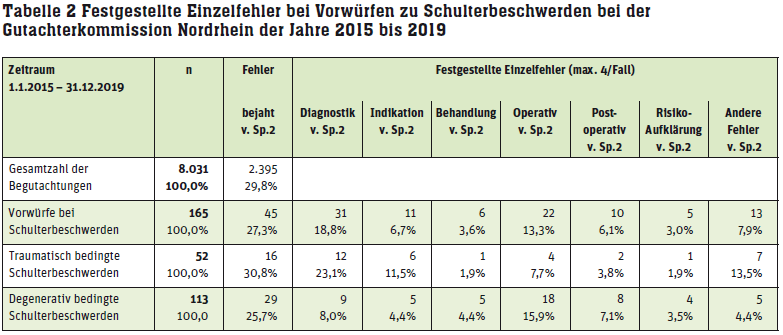
Heute werden zur Sehnenfixation meist Nahtanker, welche in den Humeruskopf eingebracht werden, verwendet. Eine Ankerdislokation kann bei osteoporotischem Knochen in der Rehabilitationsphase auftreten. Ausgerissene Metallanker können im Röntgenbild leicht erkannt werden, dagegen sind die heute regelhaft verwendeten resorbierbaren Nahtanker nur in der MRT erkennbar. In einem Fall wurde postoperativ eine Anker-Dislokation zu spät erkannt und arthroskopisch nicht beseitigt (siehe Bildgebung Fall 1). Bei Verwendung von Fremdmaterial zur Naht der Rotatorensehnen können neben postoperativen Verklebungen auch Entzündungen auftreten. Ergussbildungen, Serome oder Wundheilungsstörungen sind bei längerem Bestehen abklärungspflichtig, insbesondere da sogenannte low-grade-Infektionen auftreten können. Das Unterlassen von intraoperativen Probeentnahmen zur mikrobiologischen Untersuchung bei Revisionen ist als Behandlungsfehler zu werten.
Dokumentation
Die Dokumentation der Befunde bei der Indikationsstellung zur Operation sollte so erfolgen, dass nachvollziehbar die Sinnhaftigkeit des Eingriffs erkennbar ist. Im OP- Bericht können immer wiederkehrende Schritte, wie Zugang oder Wundverschluss, kurzgefasst dargestellt werden. Wichtige Befunde, welche das konkrete Vorgehen begründen, müssen explizit erwähnt und beschrieben werden. In neun Verfahren mit festgestellten Behandlungsfehlern wurde vom Gutachter der OP-Bericht als nicht ausreichend gerügt. Beispielsweise wurden in einem „OP-Bericht“ nur die Prozeduren genannt ohne Freitext über die einzelnen OP-Schritte. In einem anderen OP-Bericht lagen sich widersprechende Angaben zum Verlauf der OP unter Verwendung von Textbausteinen vor.
Sicherungsaufklärung
Nach einer subakromialen Dekompression traten am zwölften postoperativen Tag plötzlich heftige Schulterschmerzen auf. Eine durchgeführte MRT-Untersuchung stellte eine 3 cm lange Akromionfraktur dar. Der befundende Radiologe hatte die Fraktur gesehen und im Befundbericht mitgeteilt. Durch den behandelnden Orthopäden wurde der Befund fehlerhaft nicht gesehen, der Patient nicht über die Fraktur in Kenntnis gesetzt und keine Behandlung eingeleitet. Akromionfrakturen können befundabhängig operativ durch eine Osteosynthese oder konservativ mit einer längeren Ruhigstellung mit einem Abduktionskissen behandelt werden. Die Nichtreaktion auf die Fraktur führte in diesem Fall zu einer Therapieverzögerung um sieben Wochen.
Schulterendoprothetik
Zur Versorgung mit einer Schulterendoprothese bei Schultergelenksarthrose wurden zehnmal Vorwürfe erhoben und waren viermal begründet: Einmal wurde ein überdimensioniertes Implantat verwendet, was weder intra- noch postoperativ bemerkt wurde. Die laut OP-Bericht abgetragenen Osteophyten waren postoperativ noch wie präoperativ nachweisbar. In der Folge entstand eine Supraspinatussehnenruptur.
In einem weiteren Fall wurde nicht bemerkt, dass man das Kopfimplantat in Fehlposition und ohne sichere Schraubenverankerung implantierte. In einem anderen Fall kam es dazu, dass man die Glenoidkomponenten nicht fachgerecht verbunden hatte. Einmal blieb eine Nickelunverträglichkeit bei entsprechender Klinik unberücksichtigt.
Privat-Dozent Dr. med. Wolfgang Nebelung und Professor Dr. med. Klaus Rehm sind Stellvertretende Geschäftsführende Kommissionsmitglieder. Dr. med. Beate Weber ist die für die Dokumentation und Auswertung zuständige Referentin der Geschäftsstelle der Gutachterkommission für ärztliche Behandlungsfehler bei der Ärztekammer Nordrhein.