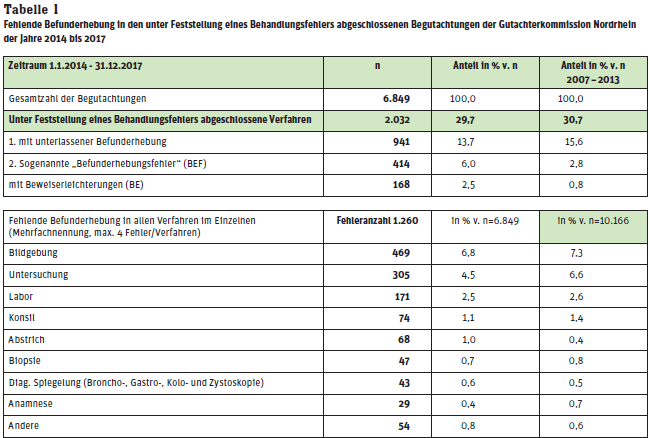
Die Gutachterkommission für ärztliche Behandlungsfehler bei der Ärztekammer Nordrhein hatte sich in jüngster Zeit häufiger (siehe Tabelle 1) als noch in 2014 berichtet, mit der Bewertung von Behandlungsfehlern als Befunderhebungsfehler und den damit verbundenen Beweislastfragen zu beschäftigen (siehe auch den Artikel „Versäumte Befunderhebung: Folgen für die Beweislast“ im Rheinischen Ärzteblatt 9/2014, Seiten 27 – 29).
Sachverhalt
Der Antrag der Mitte 20-jährigen Patientin richtete sich gegen einen niedergelassenen Frauenarzt (Antragsgegner zu 1) und im Weiteren gegen zwei in einer Gemeinschaftspraxis tätige niedergelassene Internisten (Antragsgegner zu 2a und zu 2b).
Die Antragstellerin warf dem belasteten Antragsgegner zu 1 (Frauenarzt) vor, er habe eine nötige Blutwertuntersuchung vor der Erstverschreibung eines Kontrazeptivums, das aus medizinischer Indikation verordnet wurde, versäumt und sie nicht ausreichend über die Nebenwirkungen aufgeklärt. Er sei für die spätere Thrombose und beidseitigen Lungenembolien verantwortlich, die von den nachbehandelnden Antragsgegnern zu 2a und zu 2b (Internisten) fehlerhaft nicht erkannt worden seien.
Die Patientin befand sich bei dem belasteten Frauenarzt seit August 2013 im Rahmen einer Notfallbehandlung wegen Dysmenorrhoe und Menstruationsbeschwerden in Behandlung. Verordnet wurde ein nichtsteroidales Antiphlogistikum. Zuvor war sie über einen Zeitraum von fünf Jahren wegen Harnwegsinfekten, Dysmenorrhoe und zur Krebsvorsorge bei einem anderen Frauenarzt betreut worden. Gegenüber diesem nicht beschuldigten Frauenarzt hatte sie beim letzten Arzt-Patienten-Kontakt im Dezember 2012 angegeben, keinen Kontrazeptionsbedarf zu haben.
Am 17. Dezember 2013 stellte die Patientin sich dem belasteten Frauenarzt erneut vor. Er veranlasste eine Laboruntersuchung mit Bestimmung der Gerinnungsparameter Antithrombin 3, Protein C-Aktivität, APC-Resistenz sowie des Rötelntiters. Die Laborbefunde wiesen für das Antithrombin 3 einen Wert von 90,6 % (Norm 79,4 bis 115,5 %) und eine Immunität gegen Röteln aus. Die Aktivität des Protein C war auf 54,4 % erniedrigt (Norm 70 – 140 %). Die APC-Ratio wurde mit 0,91 erfasst (Norm < 0,7). In dem dokumentierten Befund heißt es: „leicht verminderte Aktivität von Protein C bei negativer Familienanamnese“. Ob diese Befunde der Patientin mitgeteilt (Informationspflicht), sie zur Familienanamnese befragt und eine Kontrolle erörtert wurden, geht aus den Unterlagen nicht hervor.
Die Praxisdokumentation des Frauenarztes weist für den 1. Dezember 2014 neben einer Krebsvorsorge im Übrigen auf eine Blutentnahme hin mit dem Vermerk: „Labor Prot C ohne Bedeutung“. Ein Fremdlaborbericht hierzu liegt nicht vor. Eine zur Sprache gebrachte Kontrazeption führte nicht zu einer entsprechenden Verordnung.
Eine neuerliche Krebsvorsorge bei dem Frauenarzt erfolgte am 23. November 2015. Die Patientin beklagte nun starke menstruationsbedingte Unterleibsschmerzen mit sehr starken Blutungen. Vermutlich zur Behandlung der Dysmenorrhoe rezeptierte der Frauenarzt eine hormonale Kontrazeption mit einem Kombinationspräparat mit 0,03 mg Ethinylestradiol und 2 mg Dienogest pro Tablette als Tagesdosis. Eine Blutdruckmessung erfolgte nach der Karteikarte nicht. Ein weiterer Arzt-Patienten-Kontakt fand in der Folgezeit nicht statt.
Vor der Gutachterkommission war Gegenstand der Beurteilung, ob über alternative Behandlungsmöglichkeiten und über Risiken einer Östrogen-Gestagen-Therapie gesprochen worden war. Dokumentiert war dies nicht. In seiner Stellungnahme gab der Frauenarzt an, er habe das von ihm als gering eingestufte Thromboserisiko angesprochen; die Familienanamnese und die Gerinnungsfaktoren seien unauffällig gewesen. Die Patientin gab hierzu an, sie habe keine patientenorientierte Aufklärung erhalten und über die Risiken und Studien zum Zeitpunkt der Verschreibung nichts erfahren. Als Erstanwenderin sei sie im Umgang mit der „Pille“ unerfahren.
Am 1. Dezember 2015 stellte sich die Patientin als Notfallpatientin beim beschuldigten Antragsgegner zu 2a (Internist) wegen einer Schwindelsymptomatik seit dem 27. November und am 3. Dezember wegen einer Umfangsvermehrung des rechten Beins sowie Luftnot beim Treppensteigen vor. Neben einer Kompressionssonographie, die laut Dokumentation bis zum Adduktorenkanal keine Thrombose nachgewiesen habe, erbrachte der D-Dimere-Test das Ergebnis von 325 Mikrogramm je Liter. Der Vortrag der Patientin, sie habe den Internisten auf die erst kürzlich erfolgte Einnahme der „Pille“ hingewiesen, findet in der Praxisdokumentation keinen Niederschlag und wird von dem Arzt auch in Abrede gestellt. Er gab in seiner Stellungnahme – insoweit von der Patientin anders dargestellt – an, es hätte lediglich eine Schwellung des Oberschenkels und nicht des gesamten Beins bestanden. Niedergelegt ist „Re Bein dicker – OS 4 cm – Luftnot beim Treppe steigen“. Das von ihm genutzte Gerät zur D-Dimere-Messung habe den von ihm aus erhöhtem Sicherheitsbedürfnis eingestellten Oberwert von 400 Mikrogramm je Liter (statt üblicherweise von 500 Mikrogramm je Liter) mit gemessenen 325 Mikrogramm D-Dimere nicht erreicht.
Am 20. Januar 2016 beklagte die Patientin gegenüber dem in der Gemeinschaftspraxis tätigen Antragsgegner zu 2b (Internist) „trockenen Reizhusten mit blutig tingiertem Sputum“. Niedergelegt wurde „Dyspnoe verneint, Cor und Pulmo frei. Schmerzen im thorako-lumbalen Übergang, hier keine Klopfempfindlichkeit. Symptomatisch, ggfs. WV bei fehlender Besserung“. Verordnet wurden pflanzliche Schleimlöser und Antitussiva zur Nacht, eine Steigerung der Trinkmenge, Befeuchtung der Atemwege durch Inhalationen. Am 25. Januar 2016 erfolgte eine Wiedervorstellung beim Internisten 2b wegen Hämoptysen, Schnupfen und Luftnot. Verordnet wurden ein Antibiotikum und Ibuprofen bei Rückenschmerzen. Nach der Karteikarte war keine Erhöhung der Pulsfrequenz und der Körpertemperatur festgestellt worden. Es bestand ein leises Giemen über den Lungen. Bei fehlender Besserung solle eine Röntgenuntersuchung des Brustkorbs erfolgen. Die Arbeitsunfähigkeit wurde verlängert.
Zur Begründung ihres Antrags auf Feststellung von Behandlungsfehlern führte die Patientin aus, sie habe bei anhaltender Beschwerdesymptomatik am 30. Januar 2016 ihre Semesterabschlussarbeit geschrieben. Beim abendlichen Spaziergang mit ihrem Hund habe sie plötzlich einen heftigen Stich in der Brust gespürt. Es habe sich alles gedreht, und sie habe nur noch schwer Luft bekommen. Sie sei daraufhin am nächsten Morgen von ihrer Mutter ins Krankenhaus gefahren worden.
Bei leerer Anamnese bezüglich Vorerkrankungen, fehlender Reise-Anamnese und Immobilisation sowie negativer Nikotinanamnese, sah man in der Klinik am wahrscheinlichsten die orale Antikontrazeption als Ursache für die Lungenembolien bei der schlanken Patientin mit Body-Mass-Index von 22 an. Eine spätere Kontrolle bei einem Lungenfacharzt erbrachte bis auf narbige Indurationen rechts basal im Röntgenthorax keine Residuen. Im Rahmen der Anschlussheilbehandlung erbrachte die Gerinnungsdiagnostik keinen sicheren pathologischen Befund. Als Ursache für die Beinvenenthrombose wurde auch hier die orale Kontrazeption mit dem Kombinationspräparat angesehen.
Bewertung
Die Patientin suchte wegen einer Krebsvorsorge und erheblicher Dysmenorrhoe und Menometrorrhagie den Frauenarzt am 23. November 2015 auf und erhielt, ohne dokumentierte Aufklärung, ein kombiniertes Östrogen-Gestagen-Kontrazeptivum verordnet. Die zwei Jahre zuvor in dieser Praxis durchgeführte blutserologische Ausschlussdiagnostik hatte eine erniedrigte Protein C-Aktivität ergeben. Eine spätere Kontrolle der Protein C-Aktivität ist der Praxisdokumentation nicht zu entnehmen, auch keine aufklärende Information im Zusammenhang mit der Verordnung des Kontrazeptivums. Vor der Verschreibung eines hormonalen Kontrazeptivums – nach erfolgloser Behandlung mit einem nichtsteroidalen Antiphlogistikum – wäre es jedoch geboten gewesen, die Gerinnungssituation bei der Patientin zu kontrollieren und gegebenenfalls weiter abzuklären, nachdem sich am 17. Dezember 2013 im Labor eine erniedrigte Protein C-Aktivität von 54,4 % (Norm 70 – 140 %) gezeigt hatte. Die Unterlassung dieser Laborkontrollen ist als Befunderhebungsfehler zu bewerten.
Es ist insoweit davon auszugehen, dass sich die Verordnung eines hormonalen Kontrazeptivums bei erniedrigter Aktivität des Protein C als kontraindiziert erweisen kann. Daher hätte im Zusammenhang mit der Verordnung des kombinierten Östrogen-Gestagen-Kontrazeptivums über die Gerinnungsbefunde und das damit verbundene erhöhte Thromboserisiko mit der Patientin nachweislich gesprochen werden müssen (Informationspflicht).
Es sind auch nicht die individuellen und familiären Risikofaktoren abgeklärt worden. Dass dies möglicherweise doch so geschehen war, ist nicht dokumentiert. Ob die Patientin ausdrücklich wegen der „Pille“ nachgefragt habe, ist nicht maßgeblich. Es liegt insoweit ein Aufklärungsfehler vor. Neben den Hinweisen in der Gebrauchsinformation des Herstellers war hier im Hinblick auf die Wechselwirkung der erniedrigten Aktivität von Protein C mit der Verordnung eines hormonalen Kontrazeptivums eine gesteigerte Aufklärung erforderlich. Bei möglichen schwerwiegenden Nebenwirkungen eines Medikaments ist neben dem Hinweis in der Gebrauchsinformation des Pharmaherstellers auch eine Aufklärung durch den das Medikament verordnenden Arztes erforderlich (BGH, Urteil vom 15. März 2005 – VI ZR 289/03 –, BGHZ 162, 320-327). Die Medikation mit einem nicht ungefährlichen Arzneimittel erfordert die Einwilligung des Patienten. Die Einwilligung ist hier unwirksam, weil die Patientin nicht über die Wechselwirkung der erniedrigten Aktivität von Protein C mit einem hormonalen Kontrazeptivum aufgeklärt worden ist. Für die Beurteilung der Gutachterkommission ist allein die Dokumentation maßgeblich. Der Sachverhalt konnte hier nach dem Statut nicht abschließend geklärt werden. Der Frauenarzt hätte gut daran getan, einen Vermerk über das Gespräch zu dokumentieren, um sich nicht der Gefahr eines Aufklärungsversäumnisses auszusetzen, denn die Beweislast über eine sachgerechte Risikoaufklärung liegt beim ihm. In Fällen der unzureichenden Dokumentation bleibt die Klärung gegebenenfalls den ordentlichen Gerichten vorbehalten.
Befunderhebungsfehler mit Beweislastumkehr
Befunderhebungsfehler, das heißt die unterbliebene Erhebung medizinisch gebotener Befunde, hier unter anderem die Abklärung des verminderten Protein C-Aktivität, haben eine Umkehr der Beweislast hinsichtlich der Ursächlichkeit des durch den Befunderhebungsfehler herbeigeführten Gesundheitsschadens zur Folge, wenn bereits die Unterlassung einer aus medizinischer Sicht gebotenen Befunderhebung einen groben ärztlichen Fehler darstellt, aber auch dann, wenn sich bei der gebotenen Abklärung der Symptome mit hinreichender Wahrscheinlichkeit (mehr als 50 Prozent) ein so deutlicher und gravierender Befund ergeben hätte, dass sich dessen Verkennung als fundamental oder die Nichtreaktion hierauf als grob fehlerhaft darstellen würde und die gedachte Reaktion (hier Verzicht auf die Verordnung des Kontrazeptivums) generell geeignet gewesen wäre, den tatsächlich eingetretenen Gesundheitsschaden (hier die aufgetretene thromboembolische Komplikation) zu vermeiden. Eine Umkehr der Beweislast ist nur dann ausgeschlossen, wenn jeglicher Ursachenzusammenhang äußerst unwahrscheinlich ist oder es dem belasteten Arzt gelingt, zu beweisen, dass der Kausalzusammenhang zwischen der später aufgetretenen thromboembolischen Komplikation und seinem Behandlungsfehler (Verordnung des Kontrazeptivums) nicht vorliegt. Ihm wird es schwerlich gelingen zu beweisen, dass sich die Verordnung eines hormonalen Kontrazeptivums bei erniedrigter Aktivität von Protein C nicht als kontraindiziert erweisen kann.
Beurteilung der Internisten
Die Patientin ist bei den Behandlungen am 1. und 3. Dezember 2015 in der Gemeinschaftspraxis der Internisten, als sie sich dort wegen der Schwindelproblematik, der Umfangsvermehrung des rechten Beins um 4 cm und der Luftnot beim Treppensteigen vorstellte, zunächst von dem Antragsgegner zu 2a behandelt und sonografisch und laborserologisch untersucht worden: Sofern hier tatsächlich ein Testverfahren mit einem Referenzbereich für D-Dimere-Werte von bis zu 500 Mikrogramm pro Liter verwendet wurde, waren die D-Dimere-Resultate von 325 Mikrogramm pro Liter nicht erhöht. Allerdings ist festzuhalten, dass beide Untersuchungsformen eine vorliegende Thrombosierung des Beines nicht gänzlich auszuschließen vermögen, worüber die Patientin hätte informiert werden müssen. Auch darüber, dass bei anhaltender Symptomatik eine Kontrolle in 4 bis 7 Tagen oder bei einer Verschlimmerung umgehend ein Arzt aufzusuchen sei.
Nicht erkannte Thrombose mit Lungenembolie
Im Hinblick auf die Behandlungen am 20. und 25. Januar 2016 durch den Antragsgegner zu 2b war diesem die Praxisdokumentation der Patientin bekannt. Der Internist hat nach der Dokumentation die Vorbefunde des in der Gemeinschaftspraxis tätigen Antragsgegners zu 2a fehlerhaft nicht bedacht, sondern die Patientin wegen „Lumbago, Haemoptoe“ behandelt. Er hätte aber nach den Vorbefunden den gefährlichen Verlauf erkennen und eine Lungenembolie in Betracht ziehen müssen. Eine abklärende Diagnostik, gegebenenfalls in einem Krankenhaus, war zu veranlassen. Auch dies ist als Befunderhebungsfehler zu bewerten.
Nach der Diagnosestellung im Krankenhaus am 31. Januar 2016 ist davon auszugehen, dass es sich um ein sequenzielles thrombotisches Geschehen in Abhängigkeit von der Thrombusneubildungsrate mit embolischer Verschleppung in die Lunge gehandelt hat. Weiterhin, dass bei der im Krankenhaus dokumentierten Diagnose: „Ausgedehnte zentralisierte Lungenembolien beiderseits, Infarktpneumonie rechts, Reizergüsse beiderseits, Perikarderguss“ diese schwerwiegenden Gesundheitsstörungen sich nicht erst mit dem von der Patientin am 30. Januar 2016 in der Brust empfundenen Stiche angebahnt haben. Diese Entwicklung wäre bei einem der Anamnese und der Behandlung angepasster Diagnostik mit einem hohen Grad der Wahrscheinlichkeit zu verhindern gewesen. Glücklicherweise haben sich die möglichen lebensbedrohlichen Folgen der Lungenembolien bei der Patientin nicht verwirklicht.